Špatná péče o cukrovku v nemocnicích je již nějakou dobu problémem, ale stává se ještě kritičtějším problémem, protože naši zdravotničtí pracovníci jsou napjatí až do bodu zlomu, který se týká COVID-19.
Pro mnoho lidí s diabetem (PWD) je nejděsivější částí nákazy závažného případu nového koronaviru myšlenka přistát v přeplněné nemocnici, kde nikdo není vybaven, aby správně zvládal hladinu glukózy, aby se vyhnuli nebezpečným maximům nebo minimům.
Ještě předtím, než začala tato pandemie, mnoho PWD sdílelo příběhy o nedostatečné péči během pobytů v nemocnici, přičemž lékaři nebyli obeznámeni ani se základním know-how v oblasti řízení diabetu nebo s cukrovkou, s neuvěřitelnými výzvami při získávání kontrol glukózy nebo inzulínu podle potřeby.
Nejnovější data z Centra pro kontrolu a prevenci nemocí (CDC) ukazují, že 50 procent osob se zdravotním postižením, které uzavřely smlouvu s COVID-19, je hospitalizováno. To v kombinaci s údaji o cukrovce souvisí s horšími výsledky u osob s tímto virem, což vede k velmi děsivé situaci.
Ale na obzoru může být naděje.
Dvě společnosti zabývající se nepřetržitým monitorováním glukózy (CGM) získaly souhlas FDA, aby dostaly svá zařízení CGM přímo do nemocnic a lékařských středisek, aby pomohly v péči o osoby vystavené COVID-19 v reálném čase. Mezitím Centers for Medicare and Medicaid Services (CMS) také vyvíjí nový standard pro správu glukózy u hospitalizovaných pacientů.
CGM na pomoc nemocnicím
8. dubna FDA oznámila souhlas s tím, aby Dexcom i Abbott Diabetes Care nabídly své systémy nemocnicím pro zdravotnické pracovníky v první linii, aby lépe sledovali pacienty s diabetem během ústavní péče. Nadšené titulky oznamují, že „CGM se připojují k boji COVID-19“!
Ve spolupráci s DDRC (Diabetes Disaster Response Coalition) daruje Abbott 25 000 čtrnáctidenních senzorů FreeStyle Libre nemocnicím a lékařským centrům v horkých místech COVID-19 napříč americkými zdravotnickými pracovníky, kteří budou schopni umístit čtrnáctidenní kulatý senzor na paže pacienta a vzdáleně sledovat jejich hladinu glukózy pomocí cloudového softwaru LibreView.
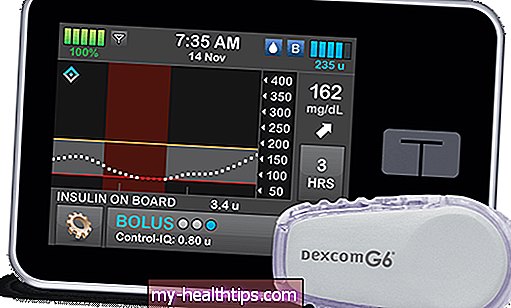
Dexcom dělá totéž. Kalifornská společnost CGM vůbec poprvé dodává své senzory G6 přímo do nemocnic v nouzi. Společnost Dexcom již několik týdnů spolupracuje s FDA na získání této technologie CGM v reálném čase dostupné pro použití v nemocnici.
Společnost vyrábí 100 000 senzorů pro hospitalizované pacienty COVID-19 a také daruje více než 10 000 ručních přijímačů a smartphonů nabitých mobilní aplikací G6, říká nám společnost.
Systémy Abbott i Dexcom mají „označení dávkování“, což znamená, že jsou považovány FDA za dostatečně přesné, aby nevyžadovaly potvrzovací test prstem, aby bylo možné rozhodovat o léčbě cukrovky a dávkování inzulínu.
Tyto systémy CGM umožňují lékařům a zdravotním sestrám pečlivě sledovat hospitalizované pacienty a zároveň minimalizovat riziko přenosu COVID-19, protože - kriticky - již se nebudou muset fyzicky přiblížit pacientovi nebo přijít do styku se vzorkem krve kvůli kontrole glukózy úrovně. To pomáhá zachovat omezené osobní ochranné prostředky (OOP) a omezit rizika pro ostatní zaměstnance nemocnice.
Diabetes a COVID-19 v nemocnici
Nová studie podporovaná společností Glytec ukazuje, že nekontrolovaná hyperglykémie (vysoká hladina cukru v krvi) je běžná u hospitalizovaných pacientů s diabetem COVID-19 a úmrtnost je u těchto pacientů sedmkrát vyšší.
„Je prvořadé, abychom léčili hyperglykémii u COVID-19… subkutánním bazálním bolusem u většiny nekriticky nemocných pacientů a IV inzulinem u kriticky nemocných,“ uzavírá hlavní výzkumný pracovník Dr. Bruce Bode, diabetik v Atlanta Diabetes Associates and Adjunct Associate Professor of Medicine at Emory University School of Medicine.

Úřad pro kontrolu potravin a léčiv (FDA) také právě vydal FAQ týkající se pacientů, kteří používají své vlastní měřiče prstů přivezené z domova při hospitalizaci s koronavirem. Tento postup je podporován, protože opět omezuje práci a riziko zaměstnanců nemocnice. Ale CGM je ještě užitečnější, protože poskytuje neustálé sledování, i když pacient nemusí být ve střehu.
"Poptávka po zdravotnických technologiích vzrostla, protože nemocnice hledají způsoby, jak minimalizovat expozici přípravku COVID-19, zejména u vysoce rizikových pacientů, jako jsou lidé s chronickými onemocněními, jako je cukrovka," řekl Dr. Eugene E. Wright Jr., lékař ředitel pro zlepšení výkonu ve Charlotte Area Health Education Center v Severní Karolíně.
Ještě před schválením FDA používáním CGM v nemocnicích jsme slyšeli, že zaměstnanci nemocnice kreativně využívali systémy během této mimořádné situace v oblasti veřejného zdraví. Jedním z těchto případů byl v New Yorku, kde dr. Shivani Agarwal na Lékařské fakultě Alberta Einsteina v Bronxu uvedl, že zdravotní sestry a lékaři přijímali PWD, kteří byli uživateli CGM, a nahrávali přijímače za dveře nemocničního pokoje, aby tak nečinili. Při zkoušce pomocí prstu není nutné oblékat si OOP nebo vystavovat se riziku.
"To by uprostřed krize mohlo ušetřit obrovské množství času," řekl dr. Aaron Neinstein, endokrinolog v San Francisku, který se o tomto případu doslechl na webovém semináři o nemocniční péči o diabetes, který na začátku dubna uspořádala Americká diabetologická asociace. "Je jasné, že hlavním problémem je, že používají CGM pro veškerou správu glykémie u pacientů hospitalizovaných v akutní péči, nejen na JIP, místo prstů." [Toto] by mohlo předznamenat budoucí změnu paradigmatu, která již probíhá, ale dosud příliš pomalu. “
To samozřejmě vyvolává otázku: Proč dosud nebyla řádně řešena správná péče o cukrovku v nemocničním prostředí?
Potřebné: standard pro kontrolu glukózy v nemocnici
Dlouho před pandemií COVID-19 to byl naléhavý problém vzhledem k počtu PWD, kteří přistáli v nemocnici z různých důvodů na celostátní úrovni.
„Existují opatření pro všechny typy pacientů ... ale přesto tu máme tisíce pacientů s cukrovkou a neexistuje žádný pohled na to, jaké osvědčené postupy by měly být,“ říká Raymie McFarland, viceprezident pro iniciativy kvality ve společnosti Glytec Systems, která vyrábí nemocniční software pro správu glukózy Glucommander. "CMS doposud ani netestuje, jak můžeme tyto pacienty nejlépe zvládnout."
McFarland říká, že zhruba třetina pacientů s diabetem potřebuje zvláštní pozornost od správy glukózy po podávání inzulínu nebo problémy s komorbiditou. Přesto až 50 procent nemocnic nemonitorovalo ani kontrolu glykemie u pacientů.
Výzkum společnosti Glytec ukazuje, že jediná epizoda hypoglykémie 40 mg / dL nebo nižší může stát nemocnici až 10 000 $, což zahrnuje vše od dodatečného času pacienta v zařízení až po čas potřebný na testování a personál.
I když pro chirurgy byly doporučeny určité pokyny (ke snížení míry chirurgických infekcí) a některé speciální postupy, historicky neexistovalo široké opatření CMS, které by diktovalo osvědčené postupy pro monitorování krevních cukrů v nemocničních zařízeních.
Nové opatření CMS HypoCare
Naštěstí bylo připravováno nové opatření, které je přede dveřmi schválení. Vyvinutý výzkumníky z Yale a odborníky na cukrovarnický průmysl, je přezdíván „HypoCare“, protože primárně řeší hypoglykemii (nebezpečnou nízkou hladinu cukru v krvi).
Nové opatření by vyžadovalo, aby nemocnice hlásily závažné hypo sazby, a spojilo by výsledky s bonusovým platem pro zaměstnance: Pokud neshromáždí základní údaje o sledování léčby glukózy u pacientů, přijdou o tyto další peníze.
CMS by nakonec stanovil pokutu pro kliniky, což by mohlo být až 3 procenta jejich fakturovatelné práce CMS. To může přidat až několik milionů dolarů v závislosti na síti nemocničních a pečovatelských systémů.
Původně se CMS zaměřoval na boj s nízkou i vysokou hladinou cukru v krvi, ale vzhledem ke složitosti při získávání konsensu agentura ustoupila a rozhodla se nejprve řešit hypoglykemii a poté se zaměřit na hyperglykémii, vysvětluje McFarland.
Zda bude nové opatření HypoCare ještě dokončeno v roce 2020, aby vstoupilo v platnost v roce 2021, je nyní TBD vzhledem k krizi COVID-19. Formální rozhodnutí bude pravděpodobně odsunuto minimálně do roku 2021.
"Je to asi vhodná doba na pozastavení, s COVID-19 na mysli každého," říká McFarland. "Právě teď nemůžete nikoho upoutat na samotnou cukrovku." Ne, pokud to nesouvisí s COVID-19 nebo o tom, že se nemocnice finančně vzpamatuje z toho, co se děje, nikdo neposlouchá. “
Nemocnice mohou pacienty s diabetem posílit
Pro lékaře a pacienty však zůstává péče o glukózu v nemocnici nejdůležitější.
Endokrinologové po celé zemi úzce spolupracují s nemocničními systémy, aby zajistili adekvátní péči o pacienty s diabetem, tvrdí Dr. Sandra Weber, současná prezidentka Americké asociace klinických endokrinologů (AACE) a vedoucí endokrinologie v Greenville Health System na jihu Carolina.
"Každá nemocnice se zabývala touto otázkou (řízení glukózy) za posledních deset let a určovala, kam by měla směřovat." Existují docela jasná rozmezí, kde by měla být hladina glukózy, “říká Weber.
Poznamenává, že ve svém systému tří nemocnic vidí, jak se rozsah potřeb jednotlivců s diabetem může značně lišit. Zatímco někteří se mohou více věnovat své vlastní péči a vědí, co potřebují, jiní vyžadují více praktického vedení a jednání nemocničního personálu.
"V našem nemocničním systému jsme se zasazovali o to, aby pacienti používali CGM a pumpy tak dlouho, jak jen mohou." Máme zavedený protokol. A obecněji je AACE zastáncem pokračujícího používání těchto zařízení tam, kde je to bezpečné, “říká.
Pokud má hospitalizovaný PWD mentální kapacitu pokračovat v používání svého vlastního diabetického zařízení, Weber věří, že by mělo být umožněno dalšímu používání této osoby, aby doplnila svou nemocniční péči.
"Dnešek je dobrým příkladem," říká o krizi COVID-19. "Není ideální dělat prst pro někoho, kdo kapá inzulín a má tuto pravidelnou expozici." Pokud tedy tato technologie existuje, výzkum dokazuje, že může být prospěšným nástrojem pro zlepšení této netrpělivé péče. “
Pacienti vytvářející vlastní krizové plány
Ve Washingtonu, D.C., je dlouholetá advokátka typu 1 a cukrovky Anna McCollister-Slippová jednou z mnoha PWD se zvýšenými obavami ohledně otázky nemocniční péče během této pandemie. Žije s cukrovkovými komplikacemi, které ji vystavují dalšímu riziku.
Aby zajistila plynulejší zážitek, pokud bude někdy hospitalizována, vede průběžný, často aktualizovaný seznam všech jejích zdravotních údajů:
- Všechny její léčby - léky a dávky, když byly zahájeny, zařízení a datové toky a doplňky výživy. (Obvykle to přináší na schůzky lékařů v normální době.)
- Přehled „mého aktuálního zdravotního stavu“ v odrážkách.Anna říká: „Když navštěvuji nového lékaře, vždy to aktualizuji, aby měli informace o mé cukrovce, mých komorbiditách / komplikacích atd., Stejně jako o aktuálním / nedávném vývoji a stavu zdraví.“
- Nedávné laboratorní hodnoty, včetně výsledků A1C, ledvin a lipidů atd.
Na začátku března měla strach, když se u ní objevily příznaky shodné s COVID-19, a tak do svého seznamu přidala další položky, aby vytvořila nouzový záznam svého druhu:
- Jméno / kontaktní údaje lékařů, které navštěvuje nejčastěji (endo, nefrolog atd.).
- Jméno / kontaktní informace pro přátele žijící poblíž a nejbližší členy rodiny.
- Jméno / kontaktní informace pro přátele „kteří mohou být schopni zajistit / budou mít skutečný zájem mi v případě potřeby pomoci získat přístup k ventilátoru.“
- Celý dokument sdílela s přáteli v okrese a zařadila ho do složky poznámek sdílené se svými sourozenci, neteřmi / synovci a matkou, „aby měli informace všichni, s nimiž lze konzultovat.“
Naštěstí se ukázalo, že McCollister-Slipp neměla COVID-19, takže tento plán ještě nemusela podrobit zkoušce. Je to však skvělý vodítko pro všechny z nás se „základními zdravotními podmínkami“.
Dr. Anne Peters, profesorka klinické medicíny na Keck School of Medicine na University of Southern California a ředitelka programu USC Clinical Diabetes Program, ve videu říká: „V nemocnicích došlo k problému, kdy pacienti užívající inzulín mohou kapat“ Nezískávám hodinové hodnoty glykémie, protože zaměstnanci nemocnice nemají dostatek OOP, aby mohli chodit a odcházet z něčí místnosti a kontrolovat hladinu glukózy v nezbytných intervalech. “
"Přestože se CGM v tomto všem stále více využívá v nemocnicích, stále to není hlavní proud." Pacienti tedy musí být připraveni kontrolovat své vlastní hladiny glukózy v nemocnici. “
Vyzývá PWD, aby připravily nouzovou sadu, kterou si vezmou do nemocnice, zejména proto, že do ní není povolena rodina. Sada by měla obsahovat testovací spotřební materiál, potřeby CGM a pumpy a jakékoli nabíjecí kabely a kabely potřebné pro tato diabetická zařízení a mobilní zařízení komponenty aplikace.
V těchto nejistých dobách je určitě vhodné vše, co můžeme udělat, abychom byli vlastními obhájci lepší nemocniční péče.















.jpg)